T细胞是免疫系统的一部分,能够识别和破坏体内已感染入侵病原体的细胞。嵌合抗原受体T细胞(Chimeric Antigen Receptor T-cell,CAR-T)是经工程改造的T细胞,可以特异性靶向清除肿瘤细胞,从而达到精准治癌的目的。CAR-T细胞疗法在肿瘤,尤其是淋巴瘤的临床治疗上表现出良好的治疗效果。该细胞疗法的主要缺点是价格昂贵,因为需要为每位患者特有定制且制造过程复杂、耗时,每剂价格高达数十万美元。
图1 CAR-T作用机制(图源:[1])
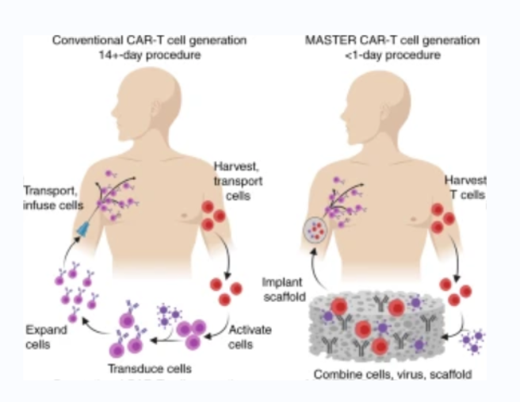
为解决这一难题,北卡罗来纳州立大学和北卡罗来纳大学联合生物医学工程系的研究人员研发出一种生物技术——用于T细胞编程和释放的多功能藻酸盐支架(Multifunctional Alginate Scaffolds for T-cell Engineering andRelease,MASTER),并在小鼠淋巴瘤的概念验证研究中得以验证。研究发现,MASTER能够产生和释放高效CAR-T细胞,且治疗效果优于传统治疗。该项研究成果发表在Nature Biotechnology。
图2 研究成果 (图源:Nature Biotechnology)
研究人员首先从病人身上分离出T细胞,然后用抗体“激活”T细胞数天,为重新编程做准备。一旦T细胞被激活,研究人员便使用病毒引入CAR基因,将T细胞重新编程为CAR-T细胞,然后进一步刺激CAR-T细胞增殖,将其扩增至预期数量。
MASTER是一种具有生物相容性的海绵状材料,有利于细胞基因编程。此外,MASTER还浸透了白细胞介素,可以促进细胞生长。研究人员将编程后的CAR-T细胞倒在MASTER上,而MASTER又饰有激活T细胞的抗体,因此细胞激活过程几乎立即开始。同时,通过手术将MASTER植入患者体内。
图3 MASTER促进原始人类T细胞的激活和逆转录病毒介导(图源:[3])
随后,研究人员在小鼠淋巴瘤的概念研究中进行进一步验证:一组接受了MASTER CAR-T细胞治疗,第二组采用传统方法制造的CAR-T细胞进行治疗,并通过静脉注射。这两组均与接受非编程T细胞的对照组进行了比较。研究结果表明,通过MASTER接受CAR-T细胞治疗的小鼠在抗肿瘤方面远优于接受传统CAR-T细胞治疗的小鼠。长期来看,当小鼠面临淋巴瘤复发时,抗癌功效尤其明显。
图4 传统CAR-T细胞治疗 vs MASTER植入治疗 (图源:[3])
研究人员表示,传统CAR-T细胞疗法从“原始状态”的T细胞到制造用于临床的CAR-T细胞至少需要两周时间,MASTER技术则将产生CAR-T细胞的繁琐且耗时的激活、重编程和扩增步骤放在患者体内进行,从而将多周的流程转变为单日流程,产生和释放CAR-T细胞的耗时更短。对于疾病快速发展的患者来说,缩短时间是更为关键的一步。
该研究通讯作者Yevgeny Brudno称:“我们正在与行业伙伴合作,以实现MASTER技术的商业化。但开始探索涉及人类患者的临床试验安全性之前,我们还需开展进一步工作,例如,在动物模型中建立这项技术的安全性和稳健性。虽然目前无法预估MASTER的治疗成本,但如果它能被批准用于临床治疗,成本将大大低于现有的CAR-T治疗方案。”他还指出,MASTER技术在液体肿瘤(如淋巴瘤)方面非常有前景,但他们特别渴望看到MASTER对实体肿瘤的表现,如胰腺癌和脑瘤。
癌症治疗不仅治疗过程漫长、痛苦,而且费用高昂,令人难以承受,有效且相对较低的费用可以说解了患者的“燃眉之急”,这也正是医学研究一直在探索的道路。可植入支架的治癌疗法从另一个角度对抗癌症,更快、更高效的疗法给癌症患者带来了治愈的曙光。
声明:本文版权归原作者所有,转载文章仅为传播更多信息,如作者信息标记有误,或侵犯您的版权,请联系我们,我们将在及时修改或删除内容,联系邮箱:marketing@360worldcare.com